Tutto sul Microbiota: responsabile del 70% delle Difese Immunitarie
Romina Rossi
Giornalista e naturopata
Scopri in che modo l’alimentazione influenza il microbiota, quali cibi lo nutrono, quali malattie può facilitare quando è in disbiosi e cosa fare per tenerlo in equilibrio
Se soffri spesso di gonfiore addominale, digestione lenta o stanchezza cronica, potresti non immaginare che il vero responsabile sia l’equilibrio del tuo microbiota intestinale.
Mi accorgo sempre più spesso, nel mio lavoro, che le persone cercano soluzioni i singoli sintomi senza considerare che tutto potrebbe partire dall’intestino. Questi problemi possono compromettere la qualità della vita: se non affrontati alla radice, rischiano di diventare cronici e peggiorare il tuo benessere complessivo.
È sempre più chiaro - e gli studi che si stanno moltiplicando lo confermano - che l'organo invisibile presente soprattutto nell’intestino, ma attivo anche in altre parti del corpo, ha una importanza strategica non solo nella corretta digestione ma anche per la funzionalità delle difese immunitarie e della salute in generale. Se si altera, subisce un indebolimento e contribuisce a sviluppare molte delle malattie più comuni oggi, come quelle:
- croniche (diabete di tipo 2),
- autoimmuni (tiroidite di Hashimoto),
- reumatiche (artrite),
- degenerative (Parkinson).
Vediamo insieme in che modo e perché il microbiota gioca un ruolo chiave in quasi tutti gli aspetti della nostra salute e i consigli per mantenerlo il più efficiente e in equilibrio possibile.
Le domande più frequenti sul microbiota: risponde Bruno Brigo, esperto di medicina naturale
Indice dei contenuti:
- Microbiota intestinale: cos'è e come si forma
- Microbioma e alimentazione: in che modo ciò che mangi influisce sulla salute dei microrganismi
- Quando il microbiota perde il suo equilibrio: la disbiosi intestinale
- Gli effetti della disbiosi sull'intestino
- Disbiosi e malattie croniche: che relazione c'è
- L’asse intestino-cervello: come il cervello comunica con l'intestino
- Il test del microbiota
- Consigli per mantenere intestino e microbiota in salute
CAPITOLO 1 - Microbiota intestinale: cos'è e come si forma
.jpg)
Siamo abituati a pensare che microbi, virus e funghi siano sempre pericolosi: forse anche tu hai pensato che vanno eliminati per evitare infezioni. In realtà, non tutti sono dannosi: alcuni sono essenziali per la vita e partecipano a molti processi metabolici. Li ospitiamo nel nostro organismo, sia all’interno che all’esterno.
La maggior parte di questi microrganismi si trova nell’intestino: centinaia di ceppi diversi formano la colonia chiamata microbiota. Gli studiosi stimano che ci siano almeno 100 mila miliardi di batteri, divisi in circa 500 gruppi diversi. Per darti un’idea, se potessero essere allineati, occuperebbero da soli un intero campo da tennis!
Fino alla fine degli anni ’90 si credeva che l’intestino contenesse solo un piccolo gruppo di batteri con funzione digestiva. Grazie agli studi sul genoma umano, gli scienziati si resero conto che i microbi hanno un ruolo molto più ampio.
Sorprendentemente, oltre ai circa 21.000 geni umani, il microbiota possiede decine di milioni di geni, interagendo con i nostri. Il patrimonio genetico dei microbi che vivono con noi è quindi enormemente più vasto del nostro. Per questo motivo prendersi cura del microbiota non è solo una curiosità scientifica, ma un passo concreto per sostenere la salute quotidiana.
Queste scoperte stimolarono grande interesse nella comunità scientifica. Dato che alcuni ceppi, come l’Escherichia coli, possono essere potenzialmente pericolosi, gli scienziati cominciarono a chiedersi perché in alcune persone convivano in equilibrio e in altre favoriscano disturbi o malattie. Comprendere queste interazioni è diventato uno dei principali obiettivi della ricerca sul microbiota.
In passato si parlava di flora batterica intestinale, ma il termine risultava troppo statico. Per questo fu introdotto il termine microbiota, che indica l’insieme dei microrganismi presenti in una specifica parte del corpo.
All’inizio degli anni 2000 nacque il Progetto Microbiota Umano, con l’obiettivo di studiare composizione, funzioni e interazioni con il nostro genoma. Oggi sappiamo che questo super organismo pesa circa 1,5 kg, quasi quanto il fegato, e continua a rivelare caratteristiche sorprendenti, fondamentali per la nostra salute.
1. Abbiamo un microbiota e un microbioma
Forse ne hai sentito parlare, i due termini spesso vengono usati come sinonimi ma non lo sono. Per farti capire meglio la differenza fra i due termini, usiamo questo esempio: l'Europa è un continente formato da diversi Paesi, ognuno dei quali comprende popoli - italiani, francesci, inglesi, tedeschi ecc. - che hanno lingua, religione, usanze e tradizioni diverse e che si trovano in determinato luogo geografico. Noi italiani siamo il popolo che vive in Italia, ma formiamo anche parte della cultura europea.
Questa è la differenza fra microbioma e microbiota:
- il microbiota è l’insieme dei ceppi che vivono in una determinata parte del nostro organismo (come ad esempio nel colon). Per questo motivo, il termine "microbiota" andrebbe sempre seguito dall'aggettivo che fa riferimento alla parte anatomica: microbiota intestinale, microbiota oculare, microbiota boccale ecc.,
- il microbioma, invece, è il patrimonio genetico che possiede il microbiota, cioè l’insieme dei circa 46 milioni di geni che collaborano con i geni umani per il mantenimento della salute generale.
2. Varia con l’età
Il microbiota si forma a partire dalla nostra vita nell'utero materno. Si forma durante la prima infanzia e diventa completo intorno ai 20 anni. In questa fase della vita, tuttavia, può subire delle alterazioni quotidiane, provocate dal tipo di alimentazione, che diventano ancora più significative durante la terza età.
3. Si trova nel colon ma non solo
Quando ci riferiamo al microbiota, la maggior parte delle volte facciamo riferimento a quello intestinale, anche se non è l’unica colonia batterica che vive nel nostro organismo.
Esistono gruppi di microrganismi anche:
- sulla pelle,
- nella bocca,
- nell’uretra (il canale che permette di espellere l’urina),
- nei genitali esterni (pene e vulva),
- nella vagina,
- nell’orecchio e negli occhi.
Tutti questi sono in collegamento fra di loro (comunicano fra di loro) e l'ipotesi più accreditata è che siano in grado di influenzarsi. Se una comunità microbica viene indebolita, anche gli altri tendono a perdere la loro funzionalità.
Il “capo”, quello che ha maggiore influenza sugli altri, è probabilmente quello contenuto nel colon, che rappresenta anche il gruppo più numeroso e diversificato, formato da 4 ceppi principali: Firmicutes, Bacteroides, Proteobacteria e Actinobacteria.
4. È unico come le impronte digitali
Gli studi hanno messo in evidenza che non esistono due microbioma identici, nemmeno fra gemelli omozigoti. Pur formandosi in utero, durante la gestazione – i primi microrganismi vengono trasmessi dalla madre attraverso il cordone ombelicale – la sua composizione viene influenzata da molti fattori, tanto che anche all’interno della stessa famiglia si registrano differenze nella sua composizione. Ciò significa che ogni componente della famiglia ha il suo microbiota unico.
5. È facile danneggiarlo
I microrganismi che formano il microbiota creano una società armonica in cui ogni ceppo – presente in maniera equilibrata – coopera per svolgere quelle funzioni che permettono di mantenere la nostra omeostasi, l’equilibrio ottimale.
L’equilibrio del microbiota è detto eubiosi: si mantiene quando i ceppi sono presenti in grande varietà – si potrebbe dire che “più ce n’è, meglio è” – e sono in numero adeguato – non può dominare un gruppo sugli altri. Immagina un’orchestra: affinché possa suonare una musica armonica, devono essere presenti tutti gli strumenti e in numero adeguato. Mentre è sufficiente un solo pianoforte, sono necessari 3 flauti, 2 sassofoni e 4 corni per poter ben armonizzare la musica.
Lo stesso avviene con il microbiota: ogni ceppo deve essere presente in numero adeguato per poter svolgere il proprio compito benefico e contribuire alla salute generale. Se questo equilibrio si spezza, si parla di disbiosi, una condizione in cui predominano alcuni ceppi sugli altri, come ad esempio quello della Candida albicans.
Di per sé tali ceppi hanno una funzione utile, ma diventano nocivi quando proliferano in maniera incontrollata (è quello che succederebbe se nell’orchestra venissero eliminate le arpe e fossero rimpiazzate dai timpani: il suono sarebbe molto diverso).
La disbiosi facilita non solo una minore funzionalità del microbiota ma anche un indebolimento del nostro sistema immunitario e una maggiore predisposizione a malattie, comprese quelle croniche e sistemiche, come il diabete di tipo 2 e l’artrite reumatoide.
Funzioni del microbiota intestinale
La salute del microbiota è indispensabile per mantenere la nostra, viste le funzioni a cui partecipa:
- facilita la digestione,
- regola il sistema immunitario,
- funge da barriera protettiva contro i patogeni responsabili di infezioni,
- favorisce la produzione di vitamine, quali quelle del gruppo B, la K e l’acido folico.
La buona notizia è che stile di vita e alimentazione possono aiutare a mantenerlo in eubiosi.
CAPITOLO 2 - In che modo ciò che mangi influisce sulla salute dei batteri buoni

Il nostro microbiota si forma nell’utero materno: questo spazio non è sterile, come erroneamente si credeva un tempo, ma permette il passaggio di alcuni ceppi dalla madre al feto attraverso il cordone ombelicale.
La composizione del microbiota nel bambino si completa nei successivi 1000 giorni dopo la nascita e viene influenzata da:
- tipo di parto, naturale o cesareo,
- allattamento, al seno o artificiale,
- alimentazione, prevalentemente a base di vegetali o onnivora,
- uso di farmaci, soprattutto gli antibiotici nella prima infanzia.
Ti sei mai chiesto come le tue scelte alimentari influenzino il tuo microbiota? Il ruolo dell’alimentazione è infatti centrale e determina la prevalenza di batteri buoni o cattivi, la maggiore o minore varietà di ceppi e le dimensioni di ognuno di essi.
Ciò che mangiamo contribuisce a mantenere sano il microbiota così da favorire la nostra salute e anche la longevità.
Fra gli alimenti che possono modificare e impoverire i microrganismi intestinali ci sono quelli ricchi di zuccheri semplici. Secondo uno studio pubblicato nel 2020 su “Science Translational Medicine”, i topi alimentati con alimenti ricchi di zuccheri avevano maggiori probabilità di aggravare i sintomi della colite, facilitando al contempo anche la degradazione della barriera intestinale e la comparsa di disbiosi.
Secondo i ricercatori, chi segue un’alimentazione onnivora ha una composizione microbica diversa rispetto a chi predilige i vegetali. L’eccesso di carne, soprattutto se lavorata industrialmente, può favorire l’alterazione del microbiota. Tale stato facilita uno stato di infiammazione cronica di basso grado (cioè senza febbre o sintomi). Alterando il metabolismo, l’infiammazione cronica può favorire anche diversi tipi di malattie, da quelle infiammatorie a quelle croniche, come la resistenza insulinica che viene considerata l’anticamera del diabete di tipo 2.
Qual è invece l’alimentazione più equilibrata e adatta per il nostro microbiota? A riscontrare maggiori consensi è la cosiddetta dieta plant based, a base di vegetali e cereali integrali, ricca di fibre, permette di diversificare il microbiota e quindi di rinforzarlo.
Come ripeto spesso ai miei clienti, la dieta plant based non è necessariamente vegana o vegetariana: l'importante è che sia a prevalenza vegetale, con l’uso di alimenti freschi, non processati industrialmente e con una quota minore di proteine di origine animale.
Carne e pesce sono dunque ammessi, ma il loro consumo deve essere sporadico, e possibilmente non provenire da allevamento intensivo. Secondo gli studi questo tipo di alimentazione sostiene il benessere intestinale e l’equilibrio dei batteri amici. Così facendo, il tuo intestino sarà più efficiente e potrai ridurre gonfiori, stanchezza e altri disturbi digestivi.
Cosa mangiare per mantenere sano il microbiota
Probabilmente hai sentito dire che per mantenere il microbiota in salute sono indispensabili probiotici e prebiotici, ma non sempre la differenza fra i due è chiara, e tanto meno è lo è capire quando assumere l’uno e quando l’altro.
Immagina questo: compri una casa con giardino annesso. Quando entri in possesso della casa il giardino è incolto, ma ti vengono regalati alcuni semi di fiori e piante da poter piantare. Una volta piantati i semi, per farli crescere e fiorire vanno nutriti, con fertilizzante e acqua, e vanno curati affinché non muoiano, eliminando le erbacce. In altre parole, ti devi prendere cura del tuo giardino ogni giorno affinché i fiori possano crescere rigogliosi, rendendo la tua casa ancora più bella.
Il giardino, avrai capito, è il nostro intestino, i semi che piantiamo e che germogliano in fiori e piante sono i probiotici, mentre il loro nutrimento (fertilizzante e acqua) sono i prebiotici.
In natura ci sono molti alimenti che contengono probiotici e prebiotici, che puoi mettere in tavola per alimentare i batteri buoni.
Prebiotici
Si tratta di fibre che il nostro organismo non riesce a digerire, che sono però in grado di stimolare la proliferazione e l’attività dei batteri intestinali. Queste fibre rappresentano infatti il nutrimento preferenziale dei microrganismi probiotici. Esistono diversi tipi di prebiotici:
- frutto-oligosaccaridi FOS, si tratta di oligosaccaridi con fruttosio e glucosio. Puoi trovarli, ad esempio, in cicoria e asparagi,
- inulina, caratterizzata da lunghe catene di fruttosio. Si trova nella radice del tarassaco, così come in carciofi, cipolle e banane,
- galatto-oligosaccaridi GOS, cioè oligosaccaridi con galattosio e glucosio, tipici dei legumi e del latte,
- lattulosio, formato da galattosio e fruttosio,
- gomma di guar, formata da galattosio e mannosio, estratto da una pianta leguminosa comune in Oriente, la Cyamopsis tetragonolobus.
Questi stimolano la crescita soprattutto di Bifidobatteri e Lactobacilli, facilitano l’assorbimento di alcuni minerali, come Calcio e Magnesio, indispensabili per l'organismo, e favoriscono l’acidificazione intestinale, così che l’ambiente sia ottimale per ospitare i microrganismi.
Probiotici
Si tratta di alimenti che contengono organismi vivi, che se somministrati in quantità adeguate supportano la salute intestinale. In altre parole, aiutano a colonizzare il tratto intestinale, perché forniscono riserve fresche di microrganismi.
Gli alimenti che sono più ricchi di probiotici sono quelli fermentati, molti dei quali li trovi nel nostro reparto di Alimenti e Bevande, come:
- miso,
- tofu,
- tempeh,
- crauti,
- kombucha,
- kefir,
- yogurt,
- tutte le verdure fermentate.
Probiotici simbionti
Sono i probiotici di ultima generazione, solitamente in forma di integratori (come questo che ti suggerisco) che contengono un mix di probiotici e prebiotici, quindi microrganismi vivi e fibre indigeribili, al fine di permettere un'azione più completa.
Da un lato, infatti, aiutano a mantenere o ristabilire la composizione ideale del nostro microbioma, mentre dall'altro nutrono i nostri batteri, grazie al contenuto di fibre. Queste ultime sono benefiche anche in caso di difficoltà digestive e transito intestinale rallentato.
Se cerchi prebiotici, probiotici e simbionti, ti consiglio questi:
CAPITOLO 3 - Quando il microbiota perde il suo equilibrio: la disbiosi intestinale
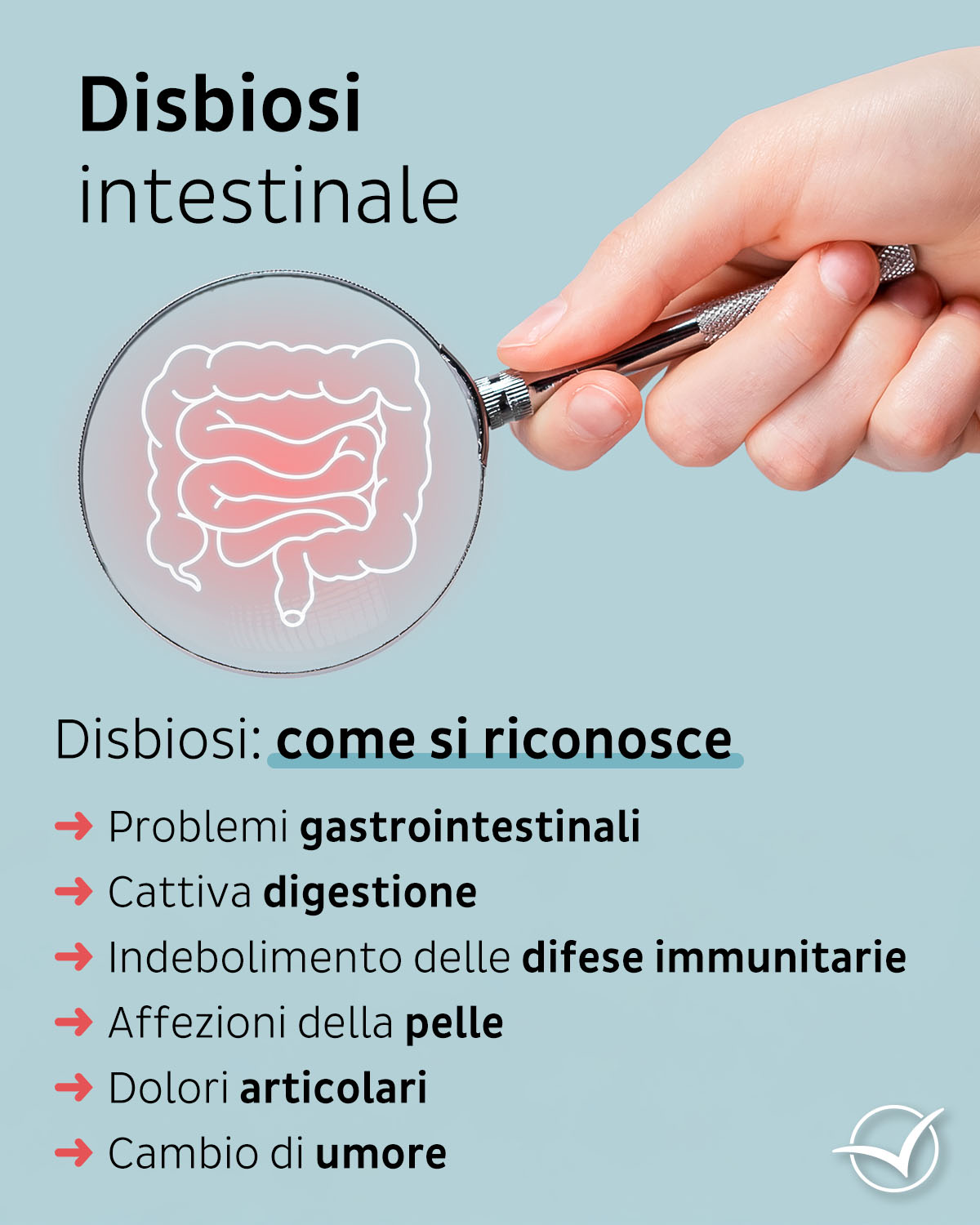
Nelle persone sane un microbiota in eubiosi ha una composizione molto diversificata e alcuni ceppi riescono a contenere l'azione potenzialmente dannosa di altri ceppi.
Quando questa armonia viene alterata, alcuni microrganismi possono prendere il sopravvento, crescendo in modo tale che i batteri amici non riescono più a controllarli. Così fuori controllo possono facilitare la perdita della funzionalità di questo super organismo.
Questa alterazione prende il nome di disbiosi. I principali fattori che la causano sono due:
- alimentazione: a favorire lo squilibrio intestinale sono i cibi “morti”, ricchi di zucchero bianco, farine raffinate, processati industrialmente, proteine animali ricche di grassi, oppure arricchiti con additivi, conservanti, coloranti ed edulcoranti. Secondo la visione naturopatica, non mantenendo più i nutrienti di cui l’organismo si nutre, sono cibi che saziano (calmano la fame) ma non nutrono (non apportano vitamine e minerali indispensabili per le cellule e gli organi). Allo stesso modo anche un basso apporto di fibre alimentari, come quelle contenute in frutta e verdura, possono contribuire a impoverire i ceppi,
- uso di antibiotici: questo tipo di farmaci è in grado di modificare fortemente il microbiota e la sua conformazione, soprattutto quando vengono somministrati per lungo periodo in tenera età.
Altri fattori che contribuiscono ad alterare il microbiota sono lo stress e le intolleranze alimentari.
Sempre più studi internazionali e medici italiani - tra cui Bruno Brigo, Paolo Giordo e Maria Rescigno - suggeriscono che lo squilibrio del microbiota possa contribuire allo sviluppo di diverse patologie croniche.
La sua presenza si manifesta inizialmente con problemi gastrointestinali, che possono favorire difficoltà digestive come:
- gas intestinali,
- flatulenza,
- cattiva digestione,
- stitichezza,
- diarrea,
- tensione e dolore addominale.
Ma può facilitare anche la comparsa di disturbi più o meno quotidiani, che spesso non vengono messi in relazione con l’alterazione del microbiota e rendono tardiva la diagnosi di disbiosi. Fra questi possono esserci:
- indebolimento delle difese immunitarie, con maggiore facilità ad ammalarsi,
- stanchezza cronica,
- mal di testa,
- eczemi e altre manifestazioni della pelle,
- dolori articolari,
- alitosi,
- alterazioni del tono dell’umore,
- acne,
- nervosismo.
Sul lungo periodo, questo stato favorisce sia una condizione di attivazione costante del sistema immunitario che di stress ossidativo. Entrambe tali condizioni provocano un processo di invecchiamento precoce delle cellule e dei tessuti. Questa condizione prende il nome di inflammaging, termine che unisce le parole “infiammazione” e “aging” e indica una maggiore fragilità dell'organismo, causata da una diversa composizione del microbiota in età avanzata. Il microbiota fuori equilibrio funziona come un’orchestra stonata, e questa disarmonia favorisce l’invecchiamento precoce delle cellule.
A livello intestinale, l’infiammazione ostacola l’assorbimento dei nutrienti, provocando carenze vitaminiche. Riconoscere questi segnali è il primo passo per proteggere il tuo intestino e il tuo benessere complessivo.
Quando questi sintomi diventano frequenti, può essere utile valutare lo stato del microbiota e intervenire per ristabilire l’equilibrio della flora intestinale. Oltre a modificare l’alimentazione, molte persone trovano beneficio nell’utilizzo di probiotici specifici o nel fare un test del microbiota per comprendere meglio la propria situazione.
CAPITOLO 4 - Gli effetti della disbiosi sull'intestino

Una delle conseguenze della presenza di alterazione dell'ambiente intestinale a causa di infiammazione e stress ossidativo che a loro volta favoriscono anche disequilibrio del microbiota è l'indebolimento della barriera intestinale, che diventa permeabile.
La parete intestinale funge da vera barriera protettiva: nell’intestino transitano resti di cibo, tossine, scarti che devono essere eliminati con le feci. Tale ambiente deve quindi essere impermeabile, per impedire che queste sostanze possano entrare nel flusso sanguigno creando infezioni nel resto dell’organismo (lascia passare solo acqua e alcuni nutrienti).
Se guardassi la parete intestinale al microscopio vedresti che è formata da tante cellule tutte serrate fra di loro: immagina tante piccole mattonelle che rivestono le pareti di casa, tenute insieme dal cemento.
In condizione di disbiosi, il "cemento" fra le cellule comincia a degradarsi, e il materiale di scarto penetra facilmente al di là della barriera. Ciò provoca l'attivazione anomala del sistema immunitario, impegnato a neutralizzare ed eliminare sostanze che sono sentite come potenzialmente dannose. È come un allarme che suona giorno e notte e che non si riesce a spegnere.
La permeabilità della parete intestinale è nota con il nome di leaky gut syndrome o anche sindrome dell’intestino gocciolante, che favorisce la comparsa di:
- sindrome dell’intestino irritabile (IBS), a carattere cronico, interessa il 10% degli italiani, soprattutto donne, dai 20 ai 50 anni, e si manifesta con dolori addominali, transito intestinale rallentato (stipsi) o accelerato (diarrea) o anche alternato, gonfiore addominale,
- malattia infiammatoria intestinale (IBD), comprende morbo di Crohn e colite ulcerosa, che sono le due manifestazioni più comuni. Anche in questo caso i sintomi sono principalmente intestinali. In Italia interessa circa 200 mila persone, sia di sesso maschile che femminile soprattutto nella fascia d’età dai 15 ai 45 anni,
- celiachia, la reazione immunitaria al glutine, interessa l’1% della popolazione, in prevalenza donne. Se non trattata può favorire problemi di fertilità, così come carenze vitaminiche.
CAPITOLO 5 - Disbiosi e malattie croniche: che relazione c'è

Gli studi degli ultimi dieci anni stanno mettendo sempre più in luce il ruolo da protagonista del microbiota in relazione alla nostra salute. La disbiosi intestinale, infatti, non provoca solo malattie dell’intestino, ma ne favorisce tante altre che apparentemente non hanno alcuna relazione con il nostro organo digestivo.
È emerso infatti che la disbiosi facilita diversi tipi di malattie croniche.
Malattie autoimmuni
In questo gruppo rientrano: tiroidite di Hashimoto, diabete di tipo 1, artrite reumatoide e sclerosi multipla.
Si attivano quando il sistema immunitario “impazzisce” e, come un cecchino che non è più in grado di riconoscere i nemici dai propri soldati, spara contro le sue stesse cellule, creando danni ai tessuti e agli organi.
I responsabili delle malattie autoimmuni sarebbero alcuni batteri, come l’Enterococcus gallinarum, che traslocano dall’intestino ad altre parti del corpo e facilitano la risposta immunitaria anomala, favorendo una condizione simile a quella del lupus eritematoso, come riportano gli studiosi.
Allo stesso tempo, si verifica una diminuzione dei Bifidobatteri, il ceppo che favorisce la sintesi delle vitamine de gruppo B, dell’acido butirrico, e di sostanze antinfiammatorie e che mantengono serrate le cellule della barriera intestinale.
Malattie reumatiche
Fanno parte di questo gruppo: artrite, artrite reumatoide e lupus eritematoso. Anche in questo caso la diminuzione dei ceppi buoni a discapito di quelli nocivi facilita una condizione sia autoimmune che infiammatoria cronica.
Nelle persone affette da questo tipo di malattie sarebbe un particolare battere, la Prevotella, a facilitare il rilascio di sostanze infiammatorie, che peggiorano lo stato di salute generale favorendo le malattie reumatiche.
Malattie degenerative oculari
Le ultimissime scoperte in fatto di microbiota hanno permesso di evidenziare l’esistenza di un asse intestino-occhio e di come la presenza di disbiosi intestinale favorisca glaucoma, uveite e maculopatie che interessano l’occhio e le sue strutture.
Ancora vanno approfonditi i meccanismi che permettono ai batteri intestinali di influenzare l’occhio, facilitando le malattie degenerative considerate irreversibili (di cui si può rallentare il decorso ma non si possono guarire) che possono provocare, nei casi più gravi, cecità permanente (cioè perdita completa della vista).
I primi test, tuttavia, hanno messo in evidenza che le persone affette da queste malattie hanno un miglioramento della sintomatologia nel momento in cui, cambiando alimentazione, ripristinano l'eubiosi intestinale.
CAPITOLO 6 - Come il cervello comunica con l'intestino
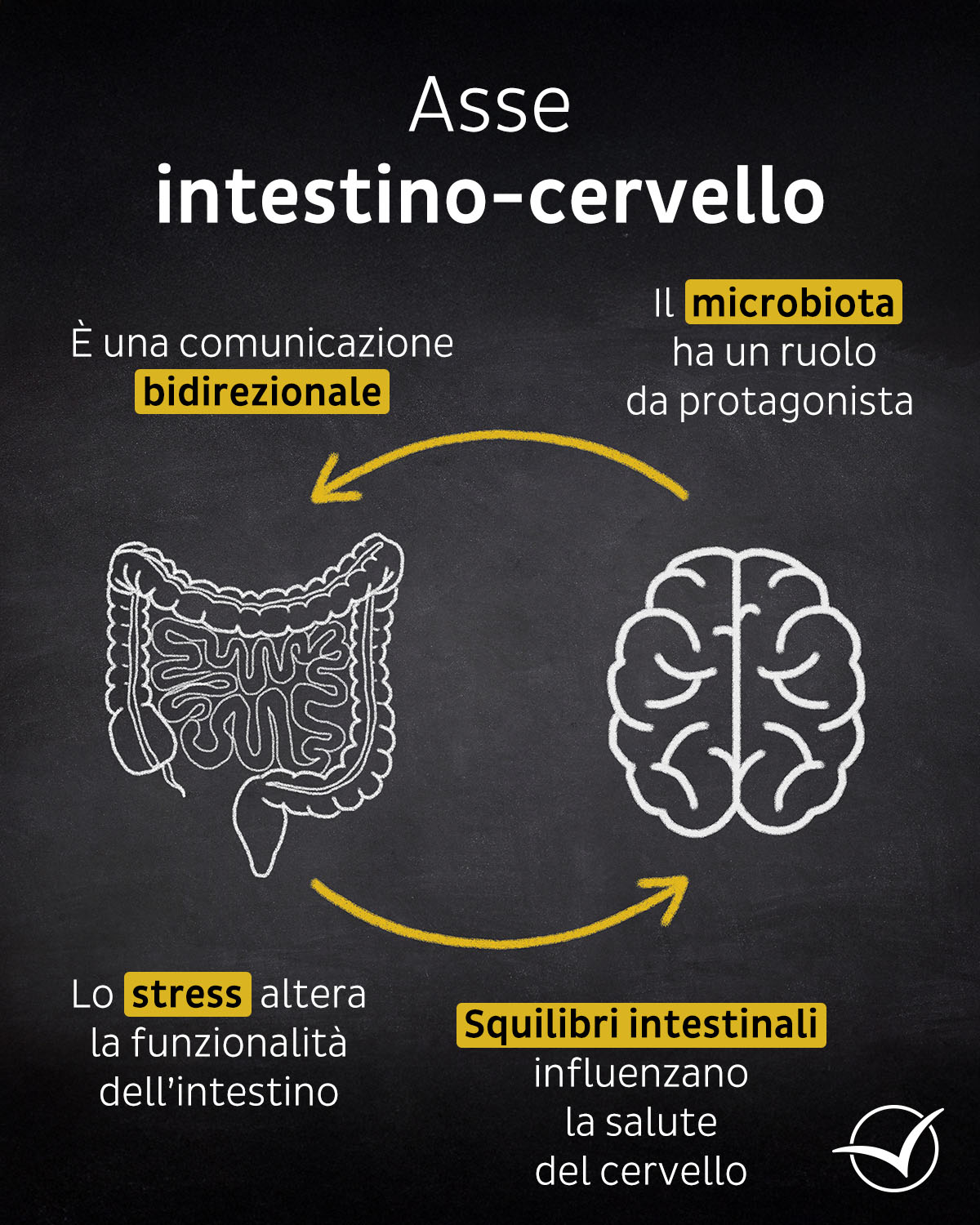
Ti è mai capitato di sentirti di pessimo umore e fortemente irritabile quando il tuo intestino non è regolare e hai problemi di stitichezza? Oppure, di avere lo stomaco sottosopra, chiuso e molto delicato quando hai un evento importante di lavoro o personale? Se ti è successo, sappi che è normale, e che questo avviene perché intestino e cervello sono in costante comunicazione fra di loro. Ma in che modo possono comunicare? Lo fanno in molti modi: la via principale lungo cui avviene lo scambio di informazioni (immagina un’autostrada a due corsie, sempre trafficata da entrambi i sensi di marcia) avviene lungo il nervo vago.
Questo è uno dei 12 muscoli cranici più importanti, più lunghi e spaiato (è l'unico che non in coppia): parte dal cranio e scende verso stomaco e intestino. È grazie a lui se possiamo respirare, deglutire e digerire. Le fibre del nervo vago collegano il tronco cerebrale con gli organi digestivi, e sono in relazione con le cellule che rivestono la parete intestinale. Da tale contatto il nervo ottiene le informazioni di ciò che sta avvenendo nell’intestino e le trasmette al cervello, così che possa decidere come intervenire durante la digestione e non solo. In questo modo il nervo vago partecipa a funzioni diverse:
- motilità intestinale, cioè i movimenti che permettono di spingere in avanti il bolo alimentare durante la digestione,
- secrezione di sostanze digestive,
- stimolazione del senso di fame o sazietà.
La comunicazione fra intestino e cervello, tuttavia, non finisce qui, dato che può avvenire sfruttando anche:
- il flusso sanguigno,
- alcuni neurotrasmettitori, come la serotonina, detta ormone della felicità perché è quella che stimola il buon umore e che viene prodotta per il 90% nell’intestino. Anche la produzione della serotonina può influire sul nostro benessere: quando l’intestino non è regolare e non riesce a svolgere al meglio le sue funzioni, la sua produzione diminuisce, e noi ci sentiamo più irritabili, aggressivi, ma anche insoddisfatti e con paure spesso immotivate.
Nervo vago, stress e microbiota
Affinché la comunicazione fra intestino e cervello sia chiara e nitida, il nervo vago deve essere funzionale e sano. Il fattore che più destabilizza la salute del nervo vago è lo stress:
- da un lato, gli impedisce di svolgere i suoi normali compiti, come ad esempio il rilascio di sostanze antinfiammatorie che spengono l’infiammazione, facilitando quindi lo squilibrio del microbiota,
- dall’altro, non riesce a controllare la permeabilità della barriera intestinale, per cui il rivestimento comincia a diventare poroso e permeabile alle tossine che entrano nel sangue aumentando l'infiammazione.
Secondo gli studi la presenza di infiammazione cronica di basso grado e della permeabilità intestinale facilita la comparsa di stati di ansia e depressione. Una delle ipotesi più accreditate per spiegare tale connessione è che l'asse microbiota-intestino-cervello moduli vari processi cerebrali così come la produzione di metaboliti microbici e mediatori immunitari che possono comportare cambiamenti significativi nella funzione cognitiva e nel comportamento.
Inoltre, è emerso che le persone affette da ansia e depressione hanno una composizione del microbiota diversa rispetto a coloro che non ne soffrono. Allo stesso modo, le persone affette da gravi stati di ansia e depressione hanno visto significativi miglioramenti nei sintomi nel momento in cui hanno apportato nella loro alimentazione una integrazione di alcuni ceppi di Bifidobatteri e Lactobacilli.
Tutti questi dati a disposizione confermano ciò che Ippocrate di Coo (460-377 a.C.), il padre della medicina, aveva osservato a suo tempo sui suoi pazienti: tutte le malattie hanno origine nell'intestino.
CAPITOLO 7 - Il test del microbiota
Visto le implicazioni che il microbiota ha sulla salute fisica e psico-emotiva di ognuno di noi, mantenerne l'equilibrio è fondamentale. A questo fine può essere utile svolgere un test del microbiota per verificarne la composizione.
Il test del microbiota permette di fare una fotografia attuale al nostro microbiota, analizzando la diversità dei ceppi di cui è composto, le famiglie presenti e il grado di efficienza metabolica, permettendo di stabilire se è in grado di svolgere tutte le sue funzioni che contribuiscono alla nostra salute. Allo stesso tempo, riesce a evidenziare anche la presenza di ceppi potenzialmente patogeni e in che quantità sono presenti. In questo modo, con i giusti accorgimenti, si può prevenire la disbiosi.
Il test può essere eseguito a tutte le età e può essere particolarmente utile nel caso di problemi intestinali cronici, obesità, carenze nutrizionali o di specifico fabbisogno di nutrienti, come in menopausa o in gravidanza.
L’esame si esegue a casa utilizzando l'apposito kit che puoi acquistare online: basta raccogliere un campione di feci, e spedirle a un laboratorio specializzato nell’analisi del microbiota.
Test per la disbiosi intestinale
Se invece sospetti di avere una disbiosi intestinale, cosa puoi fare per averne la certezza? In questo caso puoi ricorrere al test per la disbiosi, che si esegue su un campione di urine. Il test mira a rilevare la presenza di indolo e indicano, due sostanze che si trovano comunemente nelle urine ma, in caso di disbiosi, sono presenti in quantità più alte.
Questo test fornisce anche informazioni sul tipo di disbiosi da cui si è affetti e quale tratto dell’intestino – colon o tenue – è interessato dal disequilibrio. Per farlo, puoi rivolgerti a un laboratorio di analisi specializzato.
In più parti d'Europa per le persone affette da malattie che dipendono dalla disbiosi intestinale, si sta diffondendo come soluzione terapeutica il trapianto del microbiota, detto anche trapianto di feci o batterioterapia fecale.
Consiste nel prelevamento di ceppi contenuti nelle feci di una persona con microbiota sano (generalmente si preferisce utilizzare le feci di un parente di primo grado) trapiantati nella persona affetta da disbiosi (dopo essere stati opportunamente trattati e sterilizzati), al fine di ricolonizzare l'intestino con ceppi benefici.
Al momento tale procedura non è univoca: ogni Paese decide in maniera autonoma come e in quali casi optare per il trapianto del microbiota. In Italia, ad oggi, viene utilizzato su pazienti affetti da rettocolite ulcerosa, resistente ai farmaci che provoca uno squilibrio permanente del microbiota, favorendo in questo modo riacutizzazioni della malattia.
Il trapianto del microbiota viene effettuato anche in caso di diarrea provocata da farmaci. Nel nostro Paese il microbiota è ritenuto un tessuto, al pari di un organo, quindi sottostà alle rigide regole che vengono applicate in caso di trapianto.
CAPITOLO 8 - Alimentazione e stile di vita per un microbiota in equilibrio

Oltre all’alimentazione, intestino e microbiota sono fortemente influenzati dallo stile di vita. Ecco allora qualche consiglio che puoi mettere in pratica per prenderti cura di questo tratto e della ricca flora che qui vive, al fine di evitare un disequilibrio.
1. Cura la tua alimentazione
Non solo alimenti ricchi di prebiotici e probiotici, che trovi al capitolo 3, ma anche cereali integrali in chicco, cibi ricchi di fibre, come frutta e verdura di stagione e legumi sono cibo benefico per i tuoi batteri. Puoi privilegiare gli alimenti che sono ricchi di polifenoli e quercetina, due sostanze antinfiammatorie che agiscono contrastando lo stress ossidativo. Li trovi nei frutti e nelle verdure come frutti di bosco, cipolle, capperi, melograno, agrumi, tè verde, asparagi e pomodori.
Allo stesso tempo cerca di evitare, o per lo meno ridurre, gli alimenti che contengono farine, soprattutto quelle raffinate, la carne rossa, compresa quella lavorata e processata, come i salumi, e i formaggi grassi. Dovresti limitare anche tutti gli alimenti che contengono zucchero bianco, dai prodotti dolciari alle bibite. Il microbiota preferisce infatti gli zuccheri complessi, che trovi nei cereali, nel miele, nel cioccolato, purché fondente almeno al 70%, nelle mele e nelle patate dolci.
Ricorda anche che la dieta plant-based (la trovi al capitolo 1) è quella che si è dimostrata più equilibrata per la salute del microbiota.
Nella mia esperienza posso confermare che i clienti che apportano modifiche all'alimentazione si rendono conto dei benefici dopo poche settimane. Dato che spesso il cambio alimentare è uno scoglio difficile da superare ti consiglio di cominciare con piccoli passi: piuttosto che rivoluzionare il tuo modo di mangiare da un giorno all'altro. Prova a limitare o eliminare la carne processata la prima settimana, poi a sostituire lo zucchero bianco con miele o altri dolcificanti naturali la seconda settimana e così via. In questo modo sarà più facile adottare un'alimentazione più sana ed equilibrata, mantenendola sul lungo periodo.
2. Mastica con cura
Il microbiota si nutre del cibo che gli diamo e partecipa alla corretta digestione. Ma la digestione comincia dalla bocca, per cui è bene masticare con cura il cibo così da poter scindere tutti i componenti.
Il cibo che non è masticato non è nemmeno digerito, motivo per cui quando arriva nell’intestino, il microbiota non riesce a scomporlo e non riesce a nutrirsene. Se resta indigerito, il cibo viene eliminato direttamente con le feci insieme a tutti i nutrienti che contiene, un vero spreco di denaro e di sostanze salutari.
Masticare bene permette al tuo microbiota di non morire di fame e di nutrire tutto l'organismo.
3. Migliora il tuo sonno
Molte persone che soffrono di stress o sonno irregolare notano anche un peggioramento dei disturbi intestinali. Secondo gli studi, in effetti, chi ha un sonno irregolare ha maggiori probabilità di alterare il microbiota intestinale, che è particolarmente sensibile allo stress.
Il sonno influisce anche su tono dell’umore, attenzione e concentrazione e regolarità intestinale.
Nella mia esperienza, migliorare il sonno è spesso uno dei primi passi per ristabilire l’equilibrio intestinale. In alcuni casi può essere utile anche integrare magnesio o piante rilassanti.
Ti suggerisco di assumere del Magnesio prima di andare a dormire, se il sonno è disturbato da ansia, stress o tensioni nervose e fisiche.
Fra le piante ad azione rilassante, la Passiflora (l’estratto idroalcolico è la forma che i nostri clienti preferiscono) aiuta a ridurre il tempo di addormentamento, evitando anche i risvegli nel cuore della notte. L'Ashwagandha (Withania somnifera), molto utilizzata nella tradizione ayurvedica indiana è utile se il sonno è alterato per il troppo stress.
Per favorire il rilassamento e preparare il corpo al sonno puoi utilizzare anche un diffusore per aromaterapia in camera da letto, aggiungendo qualche goccia di olio essenziale puro al 100%. Fra tutti, ti consiglio quelli di Lavanda vera o Gelsomino, tradizionalmente usati per favorire calma e distensione.
4. Evita l’igiene eccessiva
Lavarsi troppe volte e con prodotti antibatterici o aggressivi non fa bene al microbiota, soprattutto quello che abbiamo sulla pelle, che funge da prima barriera per impedire ai microrganismi esterni di penetrare nell’organismo.
Fai attenzione anche all’uso di prodotti per la pulizia della casa: uno studio ha evidenziato che le persone che usano prodotti detergenti disinfettanti almeno una volta a settimana hanno il doppio delle probabilità di avere livelli più elevati del battere Lachnospiraceae, che viene associato al diabete di tipo 2 e all’obesità.
Opta per prodotti per la persona e per la casa il più naturali possibili: hanno gli stessi benefici di quelli chimici e rispettano i microrganismi alleati della salute.
5. Fai attività fisica regolare
L’attività fisica regolare contribuisce a mantenere il peso forma ideale, a proteggere il cuore e a regolare il transito intestinale.
Secondo uno studio del 2014 chi fa sport e si allena abitualmente, ha una maggiore diversità di ceppi intestinali, probabilmente anche dato dal fatto che queste persone tendono ad avere un tipo di alimentazione più benefica per il microbiota.
Inoltre, l’attività fisica contribuisce ad alleviare lo stress e a favorire il sonno: ricorda che stress e insonnia sono due dei nemici del microbiota.
6. Fai meditazione
La meditazione è un ottimo modo per spegnere lo stress e l’ansia. Allo stesso tempo, può aiutare a regolare la salute generale attraverso la rete neurale-endocrino-immunitaria.
Uno studio ha coinvolto alcune persone vegane che facevano regolarmente mediazione e i risultati hanno mostrato che, rispetto ai partecipanti del gruppo di controllo sano e onnivoro che non avevano mai fatto meditazione, la struttura della loro flora intestinale, nel tempo è cambiata in modo significativo e in positivo.
Secondo i ricercatori la “meditazione vegana” a lungo termine svolge un ruolo positivo nel migliorare l'immunità del corpo e nell'aggiustare i livelli endocrini e metabolici, consentendo al corpo di raggiungere uno stato di buona salute.
7. Assumi succo di Aloe
Sicuramente saprai che l’Aloe è una pianta dalle straordinarie proprietà benefiche, già in uso presso gli antichi Egizi che la consideravano pianta sacra e tuttofare.
Il succo o gel (ti suggerisco questi puri al 98% senza conservanti chimici) che si ricava dalle sue foglie è indicato per ristabilire il corretto transito intestinale e aiutare la digestione. Essendo ricca di sostanze antinfiammatorie e lenitive, la pianta è indicata anche per spegnere le infiammazioni della mucosa gastrointestinale, come nel caso di bruciore o reflusso.
Nuovi studi hanno anche messo in evidenza che l’assunzione del succo può sostenere le difese dell’organismo, dato che è ricco di polisaccaridi, come l’acemannano, che:
- ha azione antibatterica e antifungina, in particolare su Streptococco pyogenes, Staphylococco aureo, Escherichia coli, Candida albicans,
- aumenta la capacità dell'intestino di assorbire le sostanze nutritive,
- attiva i fagociti, i linfociti T natural killer e i linfociti B, i soldati del sistema immunitario, stimolando in questo modo le nostre difese.
Allo stesso tempo, la presenza nel gel della foglia di fibre prebiotiche potrebbe influire in maniera benefica sui batteri buoni del microbiota intestinale. Da alcune ricerche è emerso che sembra in grado di ridurre di almeno il 40% la flora batterica putrefattiva che contribuisce a sviluppare la disbiosi.
Se cerchi succo di aloe puro, ti suggerisco questi:
Conclusioni
Il microbiota intestinale è l'impronta digitale della nostra salute. Questo organismo invisibile formato da milioni di batteri si forma quando ancora siamo nell'utero e può modificarsi a ogni età. Le influenze maggiori derivano da alimentazione, stile di vita e abitudini quotidiane.
Il suo disequilibrio è messo in relazione ormai con malattie diverse intestinali e non, tanto che viene considerato uno dei principali registi della nostra salute.
Adottare strategie alimentari e relative allo stile di vita per mantenerlo più in equilibrio possibile non solo allevia i comuni disturbi intestinali, ma può contrastare anche ansia, stati depressivi, diabete, obesità e molte altre malattie ormai diventate comuni.
BIBLIOGRAFIA CONSIGLIATA
Anne Katharina Zschocke, I nostri amici batteri, Macro Edizioni
Bruno Brigo, Il microbiota, la chiave della nostra salute, Tecniche Nuove Edizioni
Maria Rescigno, Microbiota, Arma Segreta del Sistema Immunitario, Vallardi
Francesco Bottaccioli, Antonia Carolla, Anna Giulia Bottaccioli, La saggezza del secondo cervello, Tecniche Nuove Edizioni
Emeran Mayer, La comunicazione mente pancia, Il Punto d’IncontroMaria Antonietta Zedda, Leonardo Pinalli, Imprinting alimentare, Terra Nuova Edizioni
Altri articoli che potrebbero interessarti:
› Microbiota orale: 6 consigli per mantenerlo in salute
› I benefici dell'Aloe: 10 motivi per utilizzarla
Disclaimer
Le informazioni fornite su Macrolibrarsi.it di Golden Books Srl sono di natura generale e a scopo puramente divulgativo e non possono sostituire in alcun caso il consiglio di un medico abilitato (cioè un laureato in medicina abilitato alla professione) o, nei casi specifici, di altri operatori sanitari (odontoiatri, infermieri, farmacisti, fisioterapisti e così via).
Le nozioni e le eventuali informazioni su procedure mediche, posologie e/o descrizioni di farmaci o prodotti d'uso presenti nei testi proposti e negli articoli pubblicati hanno unicamente un fine illustrativo e non consentono di acquisire la manualità e l'esperienza indispensabili per il loro uso o pratica.





